Psychophysiologie : TD n°6
Le sommeil et ses troubles
Rappel sur le fonctionnement normal du cycle éveil / sommeil :
Rappel sur les cycles et phases du sommeil normal (p52-53) :
Pendant une nuit, 4 à 5 cycles d’environ 90 minutes se succèdent. On distingue le sommeil lent caractérise par un ralentissement des ondes corticales. Le tonus musculaire est réduit mais pas totalement (mouvements d’ajustement). Il y a plusieurs phases de sommeil lent : endormissement, lent léger, lent moyen et lent profond. Puis vient le sommeil paradoxal pendant lequel le sommeil est le plus profond. Le tonus musculaire est quasiment aboli (atonie) et seuls les muscles oculaires restent actifs et sont à l’origine des mouvements oculaires rapides. Les ondes EEG sont cependant rapides (activité corticale proche de l’éveil).
Rappel sur les circuits de l’éveil :
Plusieurs neurotransmetteurs sont impliqués dans des réseaux de structure. On a deux systèmes ascendants :
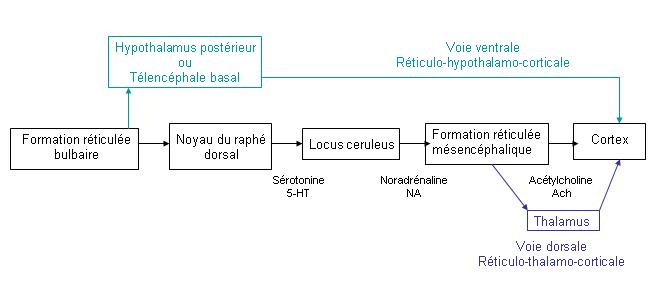
Le système anti-éveil :
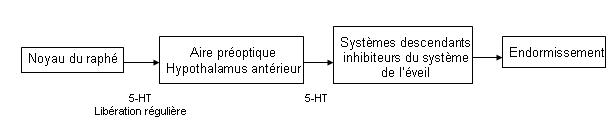
C’est un processus actif du tronc cérébral et du cerveau. La sérotonine est impliquée. Pendant l’éveil la noyau du raphé libère régulièrement de la sérotonine qui va agir sur l’aire préoptique de l’hypothalamus qui va déclencher ou non le système anti-éveil en fonction de l’état de fatigue.
Les insomnies :
Définition :
C’est une incapacité à initier ou maintenir son sommeil. L’insomnie est caractérisée par une plainte subjective concernant la qualité et la quantité de sommeil, l’altération de la qualité de la journée ainsi que l’ancienneté du trouble. Une insomnie est dite aiguë lorsqu’elle est temporaire (durée de 2 à 3 semaines) et liée à une cause déterminée. Elle peut parfois évoluer vers une insomnie chronique (durée supérieur à un mois avec troubles du sommeil au moins trois fois par semaine).
De plus, une insomnie peut être qualifiée de légère, modérée ou grave selon ses conséquences sur la vie courante.
Nosologie (classification des différentes formes cliniques de l’insomnie selon les facteurs étiologiques) :
L’insomnie psychophysiologie (insomnie primaire) :
Elle est dite primaire car elle n’est pas associée à une autre maladie. Elle se traduit par des difficultés d’endormissement (pour des raisons diverses). Elle est dite conditionnée car elle est « apprise » et entretenue (consciemment ou non).
Insomnies secondaires associées à d’autres maladies ou problèmes :
- Insomnie associées à une pathologie organique (exemple des insomnies neurologiques) : elles proviennent d’une atteinte du système nerveux notamment de structures impliquée dans le sommeil. Les lésions peuvent avoir diverses origines (vasculaires, traumatiques, infectieuses, dégénératives). Une lésion du pont par exemple entraîne la disparition du sommeil paradoxal. Les maladies de Parkinson, Alzheimer ou de la sclérose en plaque sont souvent assez liées à des insomnies.
- Insomnies associées à une pathologie psychiatrique (exemple des insomnies liées à une dépression) : l’endormissement est difficile, le sommeil est entrecoupé de nombreux éveil et il y a des réveils matinaux angoissés. La proportion de sommeil lent profond diminue et le sommeil paradoxal arrive plus vite, dure plus longtemps avec plus de mouvements oculaires rapides.
Physiopathologie des insomnies (exemple de l’insomnie d’endormissement, p51) :
- Hypothèse 1 : Trouble du système de l’éveil, trop actif, trop stimulé (par l’environnement extérieur, le milieu intérieur ou des stimulations affectives). Ceci empêche le sommeil de se déclencher.
- Hypothèse 2 : Perturbation du système anti-éveil par une diminution des neurones à sérotonine ce qui fait que l’inhibition de l’éveil est insuffisante (p53 en bas). Cette hypothèse semble confirmée lors de dépression (où l’on observe souvent une diminution de sérotonine et des difficultés d’endormissement).
Traitement des insomnies :
- Bonne hygiène de vie
- Prescription de médicaments ayant des propriétés hypnotiques (somnifères, certains antidépresseurs et anxiolytiques).
Les hypersomnies :
Elles sont caractérisées par une hyper somnolence diurne avec accès de sommeil relativement irrépressibles qui ont des conséquences gênantes voire dangereuses dans la vie du sujet et sa vie relationnelle et sociale. La forme la plus connue est la narcolepsie (ou maladie de Gélineau). Elle est caractérisée par une tétrade (4) de symptômes.
Signes cliniques :
- Hyper somnolence diurne : accès de sommeil (entre 2 et 30 minutes chaque fois).
- Attaques de cataplexie : brusque relâchement du tonus musculaire (atonie posturale) sans altération de la conscience. Leur fréquence est très variable et elles sont souvent déclenchées par une émotion.
- Hallucinations hypnagogiques (qui surviennent à l’endormissement) et hypnopompiques (qui surviennent au réveil) qui sont en fait des rêves.
- Paralysies du sommeil qui surviennent au moment du réveil : impossibilité de bouger, de respirer normalement, atonie posturale qui persiste, malgré un éveil mental.
Signes polysomnographiques (EEG + EMG + EOG) :
- Très courte latence d’endormissement ; le sommeil est directement en sommeil paradoxal.
- Sommeil de mauvaise qualité, émaillé de micro éveils.
Physiopathologie :
- Composante génétique : forme particulière d’un gène HLA.
- Facteurs environnementaux déclenchants.
- Une découverte récente sur les neurones à oréxine (peptides contenus au niveau de neurones de l’hypothalamus dorso-latéral) a montré que des sujets atteints de narcolepsie n’ont que 7% de ces neurones. De plus, si on inactive les neurones à oréxine on obtient une narcolepsie. Ces neurones ont des projections dans plusieurs structures impliquées dans le maintien de l’éveil et ont un rôle activateur sur ces structures pour empêcher le sommeil paradoxal de survenir en plein éveil et en début de sommeil (rôle éveillant et inhibiteur du sommeil paradoxal) d’où les signes rencontrés chez les sujets atteints de narcolepsie (en défaut d’oréxine).
- Hyperactivité des systèmes cholinergiques qui engendre la survenue des épisodes de cataplexie. Le système responsable de l’atonie posturale est le suivant :
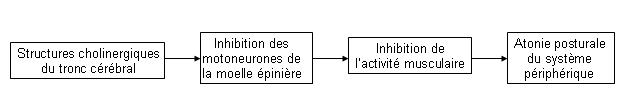
Chez les patients atteints de narcolepsie, l’hyperactivité cholinergique (acétylcholine) va provoquer une atonie musculaire pendant l’éveil (attaque de cataplexie). Une hypothèse avancerait que cette hyperactivité viendrait du défaut d’oréxine. Le mécanisme du lien entre émotion et attaque de cataplexie est le suivant :
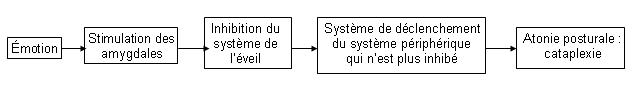
La narcolepsie est une hyper somnolence du sujet jeune liée chez l’Homme à la « destruction » des neurones à oréxine qui stimulent normalement les neurones empêchant la survenue du sommeil paradoxal.
Les parasomnies :
Ce sont des troubles qui s’immiscent dans des processus du sommeil. Ils surviennent dans l’enfance et ne sont pas considérés comme pathologiques sauf dans le cas de répétitions fréquentes.
Terreurs nocturnes :
- Surviennent à la fin du stade IV (sommeil profond) au cours du premier ou du deuxième cycle.
- Manifestation de panique.
- Phénomènes neurovégétatifs.
- Durée de quelques secondes à plus de 20 minutes.
- Touchent 1 à 6% des enfants à partir de 3 à 6 ans.
Somnambulisme :
- Survient à la fin du stade IV au cours du premier ou du deuxième cycle.
- Manifestations qui peuvent être élaborées.
- Une à deux fois dans la nuit, de quelques minutes à plus de 30 minutes.
- On distingue aussi la somniloquie (parler en dormant) et le bruxisme (grincer des dents).
L’énurésie :
- Fuite involontaire d’urine pendant le sommeil.
- Survient au stade IV.
- Elle est dite primaire si l’enfant n’avait jamais été propre auparavant et secondaire le cas échéant.